Examen de los vasos
sanguíneos y linfáticos
El
examen de los vasos sanguíneos periféricos suele proporcionar valores exactos
del aparato vascular porque a menudo los datos físicos reflejan estrechamente el estado del aparato
arterial y venoso que pueden delinearse posteriormente mediante arteriografía o
venografía. Estos exámenes deben realizarse de manera ordenada y cuidadosa.
Trastornos arteriales
Insuficiencia
cerebrovascular
La
localización de lesiones arteriales de pacientes con síndromes isquémicos
cerebro vasculares está en las porciones mediastínicas y cervical de las arterias
del flujo de salida braquiocefálico. Los síntomas se manifiestan generalmente
como déficits neurológicos transitorios o ataques isquémicos temporales. Puede
haber pérdida de la visión ipsilateral (amaurosis fugaz), o cambios sensitivos
o motores contralaterales que afectan
las extremidades. Son signos menos discretos: aturdimiento, vértigo, visión
borrosa bilateral y déficit de la actividad mental. Los síntomas ocurren como
resultado de lesiones arterioesclerótica estenóticas que causan disminución del
flujo sanguíneo cerebral o ateromas ulcerados que producen microémbolos
retinianos o cerebrales.
Palpación
El
pulso de la subclavia puede sentirse mediante palpación digital en el cuello,
por arriba de la mitad de la clavícula. El pulso de la carótida primitiva se
siente mejor desplazando la arteria hacia afuera y comprimiéndola contra la
columna vertebral. La carótida primitiva totalmente ocluida puede sentirse como
un cordón firme, en ocasiones con temblor sistólico transmitido que puede
malinterpretarse como pulso.
Auscultación
La presencia de soplos descubre lesiones
arteriales estenóticas. Los soplos cervicales pueden ser causados por estenosis
de la arteria carótida. La estenosis del tronco venoso braquiocefálico produce
soplos sobre las arterias subclavia derecha y carótida primitiva derecha, que
disminuyen en intensidad a partir del origen.
Isquemia
gastrointestinal
Los
síndromes isquémicos viscerales crónicos a menudo se acompañan de datos
clínicos característicos. Las fuentes principales de aporte sanguíneo del
estomago e intestino son el tronco celíaco, las arterias mesentéricas superior
e inferior y la arteria ilíaca interna o hipogástrica.
Datos clínicos. La
molestia principal es el dolor abdominal que ocurre aproximadamente de 15 a 30
minutos después de las comidas. Esta molestia es tan característica que puede
ser diagnostica. Se ha llamado también al dolor “angrina abdominal”. El dolor
se siente más a menudo en epigastrio, pero puede ocurrir en cualquier sitio en
el abdomen. Hay pérdida de peso en las
etapas tardías de la enfermedad.
La
palpación del abdomen generalmente no ayuda, pero en ocasiones puede ser
palpable en el epigastrio un estremecimiento por estenosis del tronco celiaco.
La
auscultación es lo más importante, debido a que muchos
pacientes tienen un soplo audible en la línea media, entre el apéndice xifoides
y el ombligo. La causa patológica en ancianos suele ser ateroesclerosis. En el
grupo mas joven, en especial mujeres, suele deberse a compresión del psoas.
Hipertensión Vascular
Renal
La
hipertensión suele ocurrir como resultado de cualquier trastorno que cause
disminución del aporte sanguíneo a uno o ambos riñones. Los pacientes pueden
estar asintomáticos o desplegar síntomas por su presión arterial alta,
incluyendo cefalea, irritabilidad o depresión emocional. La elevación
persistente de la presión arterial diastólica suele ser el único dato físico
anormal. Puede ser audible uno o ambos soplos a cada lado de la línea media, en
la parte superior del abdomen. Su causa más común es la ateroesclerosis seguido
de la hiperplasia fibromuscular.
Trastornos isquémicos
que afectan extremidades inferiores
La
arterioesclerosis es la causa más común de una circulación periférica anormal.
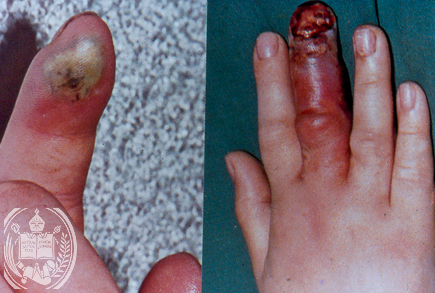
Si se reconoce en forma temprana su manifestación mas grave, la gangrena,
podría evitarse o posponerse mediante asistencia apropiada y medidas juiciosas,
que incluyen cirugía arterial directa para mitigar la claudicación o evitar la
gangrena. Muchos pacientes que buscan consejo medico para otros padecimientos
sufren de arteriosclerosis periférica moderadamente avanzada. Frecuentemente
estos paciente se quejan de dolor en dedo de uña o de pie, quiropedia o cirugía
de desacertadas precipitan un orden de sucesión de traumatismo, infección y
gangrena. Por lo tanto se puede perder
un miembro que podría haberse salvado si el estado subyacente se hubiera
apreciado correctamente.
Síndrome de Leriche
(trombosis insidiosa de la aorta abdominal inferior)
Este síndrome se observa en hombres
relativamente jóvenes, que se quejan de dolor o fatiga en cadera, nalgas, o
muslos al caminar; con frecuencia presentan impotencia sexual. Los datos
físicos sobresalientes son palidez, emaciación y la falta completa de pulsaciones
arteriales en las extremidades inferiores. En las etapas mas avanzada de la
enfermedad se desarrolla ulceración y gangrena. El proceso obstructivo suele
localizarse en la aorta abdominal inferior.
Obstrucción segmentaria de las arterias iliacas
o femoral
Este
fenómeno puede ocurrir en cualquiera de las ramas de la aorta y las arterias
distales, pero afecta mas frecuentemente a la arteria femoral superficial en el
conducto del aductor. Tempranamente en el curso de la enfermedad puede no haber datos
físicos anormales, excepto pulsos
periféricos disminuidos o ausentes.
Con el paso del tiempo se hacen más
evidentes otros signos de enfermedad obliterante de las arterias.
Estimación del nivel de oclusión arterial. Si
es posible debe estimarse el nivel exacto de oclusión arterial. Siempre esta
mas alto de lo que sugiere el área de gangrena o de la circulación deteriorada.
La variabilidad de eficacia de la circulación colateral hace muy peligroso
basar la estimación del nivel de la oclusión en la extensión de la isquemia.
Signos de
ateroesclerosis obliterante de la pierna sin infección ni gangrena
Inspección
La pierna
tiene aspecto atrófico. Los haces musculares, sobre todo de los gemelos parecen
delgados y atrofiados. La piel es lisa y brillante; el pelo no crece o ha
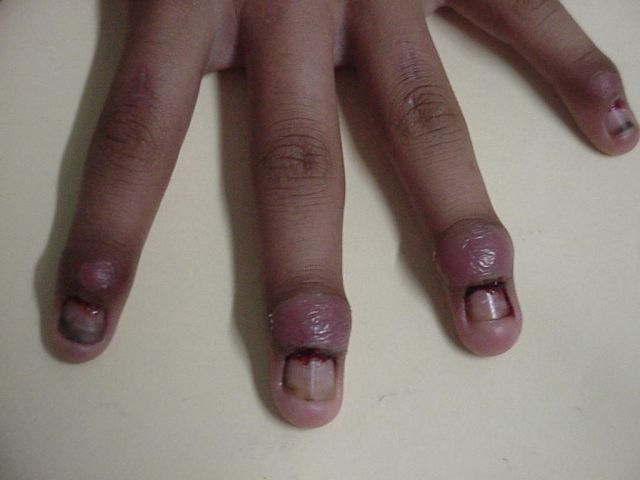
desaparecido. En casos más avanzados el crecimiento de la uña está atrasado,
con un aspecto engrosado e irregular por la presencia de surcos transversales
situados excéntricamente. Puede desarrollarse una uña en garra. Hay que separa
los dedos de los pies y observar con cuidado los espacios interdigitales en
busca de pequeñas ulceraciones, que muchas veces constituyen los primeros
signos de amenaza de necrosis.
Cambios de color de la piel al subir o
bajar la extremidad. Una prueba muy simple, para estimar la suficiencia de
la circulación arterial periférica, es el cambio de color de la piel que se
produce al elevar o bajar la extremidad.
El
paciente tiene que estar acostado, primero se examinan las piernas en posición
horizontal. Pueden tener color rosa normal. Luego se elevan formando ángulos de
unos 45 grados y el examinador las mantiene en posición normal.
Si la
circulación arterial esta netamente perturbada, la piel perder rápidamente su
color normal y tomara tinte blanco grisáceo de muerte. Este color puede quedar
limitado a un dedo del pie, a todo, o abate la parte baja de la pierna.
Hecho esto se dejan las piernas colgando
sobre el borde de la mesa de exploración. Cuando la circulación es normal,
rápidamente aparece el color rosado; en caso de riego arterial insuficiente
aparece un color rojo vivo que poco a poco va adquiriendo tono cianótico. Este
fenómeno se conoce como “rumor de declive”.
Palpación
Los
pulsos periférifericos pueden parecer normal, estar disminuido o haber
desaparecido.
Puede
haber enfriamiento manifiesto del pie o de la pierna, en comparación con las
del lado opuesto o con el muslo del mismo lado. La superficie mejor para
exploraciones termotáctiles es el dorso de la falange media del dedo
flexionado.
Auscultación
El
examinador debe escuchar sobre las arterias femorales comunes para investigar
soplos.
Tiempo de llenado venoso
Esta
prueba es de valor en pacientes diabéticos con enfermedad de los vasos
pequeños. Se elevan las pies hasta que colapsen las venas superficiales, en seguida
se permiten que cuelguen sobre le borde de la mesa y se anota el tiempo necesario para que se llenen las
venas. Un tiempo mayor de 10 a 15 segundos es prueba de insuficiencia arterial.
Síndrome de Raynaud
Se
produce por espasmo de las arteriolas digitales. Se caracteriza por
isquemia local de los dedos en respuesta al frio y a trastornos psíquicos. La
isquemia de la zona afectada se manifiesta por palidez cérea o cianosis intensa
con cambios que producen eritema compensador cuando el ataque cesa y las manos
vuelven a calentarse. El término de “enfermedad de Reynaud” se aplica a la
forma más grave y progresiva del síndrome de Raynaud.
Escleroderma
La piel se vuelve dura, tensa, lustrosa,, y
pigmentada. Los capilares cutáneos ya no pueden observarse. Finalmente se produce
anquilosis por fijación fibrótica de la piel engrosada a los huesos y articulaciones.
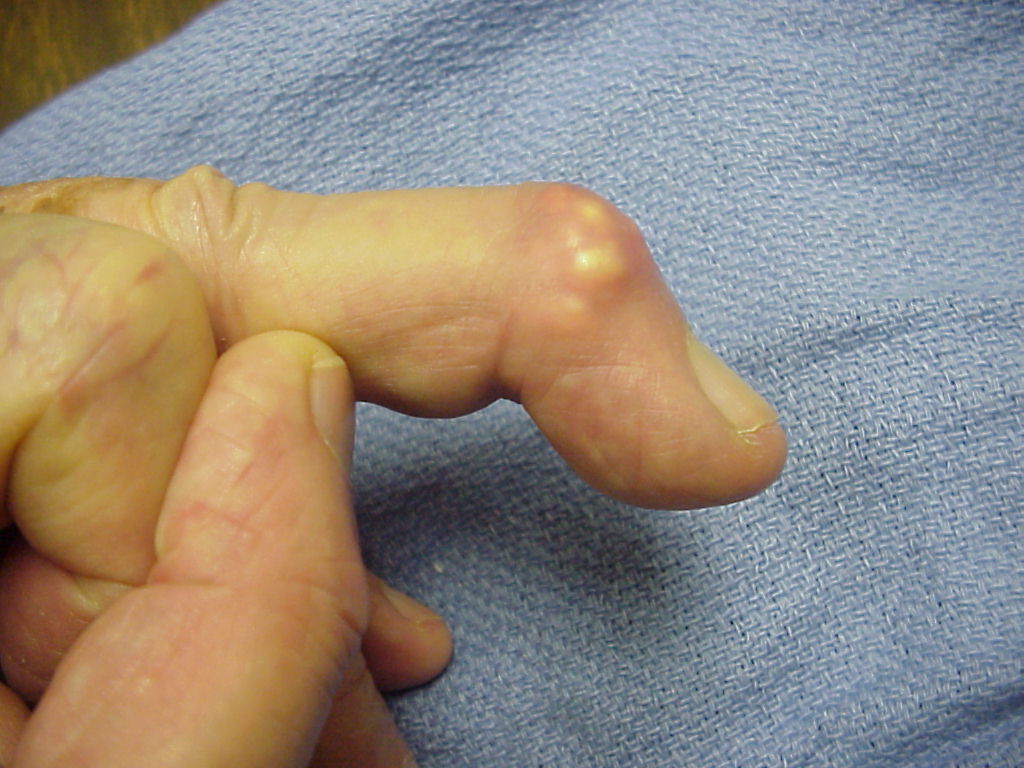
Aneurisma de una arteria periférica
Se
manifiesta como tumor pulsátil situado en el trayecto de un vaso importante.
Presenta pulsaciones expansibles, de manera que si se colocan los dedos
separados encima del tumor, este no solo lo levanta sino que también los
separa. Hay presencia de thrill y es frecuente el dolor irradiado.
Trastornos de las
venas
Venas varicosas
A
veces resulta evidente en una simple inspección. Otras pueden sospecharse por
aumento de pigmento en la piel con edema y venas dilatadas a nivel de la cara
interna del tobillo.
El
sistema de la vena safena interna esta afectado con toda seguridad si hay nenas
dilatadas en el muslo. Un tronco venoso grueso que se origine en el espacio
poplíteo indica participación del sistema de la safena externa.
Tromboflebitis aguda
Sus
manifestaciones son suficientemente variables para que permitan admitir dos
formas diferentes. El termino flebotrombosis indica aquellos tipos en los
cuales los signos inflamatorios son mínimos y la embolia pulmonar es común. El
termino tromboflebitis se ha aplicado a aquellos casos en los cuales hay signos
inflamatorios manifiestos, y la embolia pulmonar es menos frecuente.
Tromboflebitis íliacofemoral
aguda; flegmasía alba dolens
El proceso inflamatorio comienza de manera
brusca y aguda, acompañado de dolor intenso, a veces terebrante y a menudo se
localiza sobre el sitio de participación venosa máxima. La inspección
descubrirá hinchazón de toda la extremidad. El color de la piel varia, puede
ser blanco, azul, rosado o intensamente cianótico.
Tromboflebitis
superficial
La
tromboflebitis se produce en una vena superficial a cualquier nivel de brazo y
pierna, aunque es mas común en esta ultima. Se manifiesta por dolor,
enrojecimiento e induración en el segmento afectado de vena, y en la piel y
tejido subcutáneo vecino. Puede hacer pensar en celulitis aguda.
Tromboflebitis
silenciosa (flebotrombosis)
Los
signos que enumeramos a constitución deben buscarse cada día en pacientes con
insuficiencia cardiaca, en operados y siempre que se haya sospechado un infarto
pulmonar.
1- Irregularidad ligera de la
frecuencia del pulso o de la temperatura.
2- Hinchazón mínima de la pantorrilla,
que quizá solamente se descubra midiendo y comparando cuidadosamente las dos
piernas.
3- Edema con depresión mínima en el
tobillo.
4- Ligero dolor a la palpación a lo
largo del trayecto de las venas profundas de la pantorrilla.
La tensión
dolorosa en el musculo puede distinguirse de la tensión dolorosa a lo largo de
la vena comprimiendo desde afuera los haces musculares, lo cual separa los
gemelos de la tibia. El origen del dolor probablemente se halle en el propio
musculo si el dolor que produce esta maniobra es mayor que el que produce la compresión
del musculo contra la cara posterior de la tibia.