Examen del abdomen
Examen de elección
En el
abdomen se ubica gran parte del sistema digestivo, incluyendo el tubo
digestivo, hígado, vesícula, páncreas; los riñones y estructuras urológicas;
las glándulas suprarrenales, el bazo; y en la mujer, su sistema reproductivo,
incluyendo ovarios, trompas y útero. Cada una de estas estructuras tiene una
ubicación y tamaño, desempeña funciones y es fuente de alteraciones y
enfermedades. El detalle conviene revisarlo en textos de anatomía y
fisiopatología.
Algunos
puntos de referencia del abdomen son: los rebordes costales, el apéndice
xifoides, el ombligo, las espinas ilíacas anterosuperior en cada lado, las
regiones inguinales y el borde superior del pubis.
Para
describir la ubicación de los hallazgos del examen físico, el abdomen se divide
en cuatro o en nueve secciones. En el primer caso, se trazan dos líneas
imaginarias perpendiculares que pasan por el ombligo y delimitan cuatro
cuadrantes: superior derecho e izquierdo, e inferior derecho e izquierdo. Si se
divide en nueve secciones o regiones, se trazan dos líneas que en su extremo
superior son la continuación de las líneas torácicas medioclaviculares que
hacia abajo llegan a los extremos laterales del pubis, y dos líneas
horizontales, pasando la primera por el punto inferior del reborde costal a cada
lado (10ª costilla), y la segunda, por las crestas ilíacas anterosuperiores. Se
constituyen así las siguientes regiones, de derecha a izquierda: en el tercio
más alto: hipocondrio derecho, epigastrio e hipocondrio izquierdo; en el tercio
medio: flanco derecho, región umbilical y flanco izquierdo; en el tercio
inferior: fosa ilíaca derecha, hipogastrio y fosa ilíaca izquierda.
Usando
las divisiones anteriores, conviene tener presente la ubicación en la cual se
encontrarían las distintas estructuras intraabdominales, como se indica a
continuación.
División por
cuadrantes:
Cuadrante
superior derecho: hígado y vesícula biliar; cabeza del páncreas, parte del
riñón derecho, glándula suprarrenal derecha, partes del tubo digestivo (ángulo
hepático del colon).
Cuadrante
superior izquierdo: bazo, lóbulo izquierdo del hígado, cuerpo y cola del
páncreas, parte del riñón izquierdo, glándula suprarrenal izquierda, partes del
tubo digestivo (ángulo esplénico del colon).
Cuadrante
inferior derecho: ciego y apéndice; ovario y trompa derecha; polo inferior del
riñón y uréter derecho; otras partes del tubo digestivo (colon ascendente),
canal inguinal.
Cuadrante
inferior izquierdo: colon sigmoides y parte del colon descendente; ovario y
trompa izquierda; polo inferior del riñón y uréter izquierdo, canal inguinal.
División en nueve
regiones:
-Hipocondrio
derecho: lóbulo hepático derecho, vesícula biliar, parte del riñón derecho,
glándula suprarrenal, ángulo hepático del colon.
- Epigastrio:
estómago, duodeno, páncreas, parte del hígado, aorta, vena cava inferior.
-Hipocondrio
izquierdo: bazo, cola del páncreas, ángulo esplénico del colon, polo superior
del riñón izquierdo, glándula suprarrenal.
-Flanco
derecho: parte del riñón derecho y del colon ascendente.
-Región
umbilical: porción inferior del duodeno, intestino delgado, aorta, vena cava
inferior.
-Flanco
izquierdo: parte del riñón izquierdo y del colon descendente.
-Región
ilíaca derecha: ciego, apéndice, extremo inferior del íleon, ovario,
desembocadura del uréter, canal inguinal.
-Región
del hipogastrio o suprapúbica: útero, vejiga, colon sigmoides.
-Región
ilíaca izquierda: colon sigmoides, ovario, desembocadura del uréter, canal
inguinal.En la pared posterior del abdomen se reconocen fundamentalmente las
regiones lumbares que son la continuación de los flancos y se extienden desde
las 12as costillas hasta el tercio posterior de las crestas ilíacas. Los
riñones son órganos ubicados en el retroperitoneo y su parte más superior queda
a la altura de las dos costillas flotantes.
 http://www.tecnicoenenfermeria.co.cc/2011/03/24/topografia-y-semiologia-abdominal/
http://www.tecnicoenenfermeria.co.cc/2011/03/24/topografia-y-semiologia-abdominal/
Inspección
Hay que observar el contorno general del abdomen. Se describe el tipo de abdomen (globoso, plano, escavado y gestación
) la presencia o ausencia de venas distendida y los movimientos respiratorios. El ombligo normal está ligeramente retraído o invertido. La eversion umbilical puede ser signo de signo de distension o liquido intraabdominal. Tienen importancia la presencia, el caracter y la posición
de las cicatrices abdominales. Las hernias ventrales y la diástasis de los musculos rectos pueden manifestarse indicando al paciente que levante la cabeza o que haga esfuerzo en forma que umente la presión
intrabdominal (maniobra de Valsalva).
 Abdomen plano
http://www.dietas.com.mx/tips-para-lograr-un-abdomen-plano.html
Abdomen plano
http://www.dietas.com.mx/tips-para-lograr-un-abdomen-plano.html


Abdomen globoso
Después de inspeccionar cuidadosamente el abdomen, hay que examinar cuidadosamente los conductos inguinal y crural y los genitales externos masculinos. Obrando sistematicamente asi el examinador evitará pasar inadvertido u testículo descendido o un pequeño nódulo testicular; punto de partida para comprender un tumor abdominal que de otro modo resultaría desconsertante; ni le pasara desapercibida una hernia estrangulada o encarcerada femoral o inguinal como causa de obstruccion intestinal.
Malformaciones congénitas
En el abdomen podemos observar:

La
hernia diafragmática se produce por una formación incompleta del diafragma que permite que las vísceras abdominales se hernien (protruyan) hacia el tórax. Cuando es grave, el efecto de ocupación de las vísceras desplazadas causa una hipoplasia pulmonar que es incompatible con la vida después del parto.

El
onfalocele aparece cuando el cierre de la musculatura abdominal es incompleto y las vísceras abdominales se hernian en un saco membranoso ventral. Este defecto se puede reparar quirúrgicamente pero con mucha frecuencia los lactantes con onfalocele tienen otras malformaciones congénitas, como hernia diafragmática y malformaciones cardíacas. La
gastosquisis es otro defecto de la pared ventral similar al onfalocele excepto porque afecta a todas las capas de la pared abdominal, desde el peritoneo hasta la piel.
Extraído de: http://www.nlm.nih.gov/medlineplus/spanish/ency/esp_imagepages/9030.htm

Extraído de: http://signosvitalesprimarios.blogspot.com/2010/10/onfalocele.html
 Extraído de: http://www.nlm.nih.gov/medlineplus/spanish/ency/esp_imagepages/9028.htm Extraído de: http://www.jorgeuceda.org/gastrosquisis.htm
Extraído de: http://www.nlm.nih.gov/medlineplus/spanish/ency/esp_imagepages/9028.htm Extraído de: http://www.jorgeuceda.org/gastrosquisis.htm
 Divertículo de Meckel
Divertículo de Meckel consiste en una excrecencia ciega del tubo digestivo que está recubierta de mucosa, es una bolsa pequeña que se origina e el lado animesenterico del intestino. Es el resultado deun defecto embrionario que se produce por la involución del conducto vitelino. Estos se presentan en los 5 cm más cercanos a la válvula ileocecal, miden unos 5 cm de largos y se producen en el 2% de la población, principalmente en los hombres, Casi siempre son asintomáticos pero pueden producirse hemorragias u obstrucción en estos.
http://www.clinicadam.es/procedimientos/100092.htm
Auscultación
En el abdomen escuchamos los sonidos producidos por el peristaltismo. El peristaltismo corresponde a las contracciones del músculo liso presente en el tubo digestivo y otras estructuras (vegiga, ureteres), el cual es necesario para la digestión y desplazamiento de los alimentos; este puede ser de dos tipos: de mezcla o de propulsión. Los ruidos normales consisten en chasquidos y borboteos a una frecuencia de 5 a 34 por minuto.
La mejor región para auscultar es el angulo de Treitz y el flanco derecho.
En el íleo adinámico (paralitico) encontramos ausencia del peristaltismo; esta situación suele deberse a traumas, inflamación, desequilibrio hidroeléctrico (deshidratación) o posoperatorio. En la primera etapa de la obstrucción intestinal podemos percibir un "sonido metálico" debido al aumento de la frecuencia del peristalismo intentando vencer la obstrucción
En el abdomen podemos auscultar sonidos vasculares (soplos) ante aneurismas y (ruido fetal).
Escuche el abdomen antes de percutirlo o palparlo ya que estas técnicas pueden afectar la frecuencia de la motilidad.
Palpación y percusión
La palpación es la maniobra fundamental del examen abdominal corriente y para ser llevada a cabo con éxito es esencial una buena relajación y cooperación del interesado.
Debe comenzarse con el dorso de la mano para valorar la temperatura. Esta puede ser bimanual o unimanual, superficial o profunda.
Se percibirá el tono del músculo recto mediante ligera presión apoyada de plano contra el abdomen. Luego se procederá a palpar cuidadosamente los cuatro cuadrantes del abdomen, con la superficie flexor de la palma y los dedos en contacto con el abdomen, y y el antebrazo y la mano paralelos al mismo.
Palpación del hígado. De ordinario el hígado no puede palparse, pero en personas delgas puede percibirse a nivel del borde costal. Un hígado palpable no es necesariamente patológico.
La palpación se efectua como sigue: los dedos del examinador se colocan planos sobre la pared abdominal inmediatamente por debajo del borde costal y se deprimen con los dedos de la otra mano. Se indica al paciente que respire profundo y los dedos que palpan se comprimen con cuidado hacia adentro y arriba para palpar el higado cuando desciende con la respiracion. Esta maniobra se realiza varias veces; si no se percibe probablemente no este aumentado de volumen.
La percusión debe iniciarse en la linea axilar anterior, a nivel del cuarto espacio intercostal, siguiendola hacia abajo hasta que la nota resonante del pulmon quede sustituida por matidez hepatica. Luego se sigue dicha matidez hasta que esta quede sustituida por el timpanismo de los gases intestinales. De ordinario la zona de matidez hepatica se exrtiende desde el quinto espacio intercostal hasta el borde costal.
Vesicula biliar. Cuando esta se encuentra distendida puede percibirse inmediatamente por debajo del borde inferior del higado, aproximadamente a nivel del borde externo del musculo recto del abdomen.
Bazo. Normalmente el bazo no es palpable. Se busca colocando la mano izquierda por detras del flanco, debajo del borde costal en la line xilar media. Se indica al paciente que respire profundo y se insinuan con cuidado los dedos en el cuadrante superior izquierdo del abdomen. Esta maniobra debe repertirse dos o tres veces. Si no hay percepción el bao probablemente no esta muy aumentado de volumen. Si hay razones para sospechar una ligera hipertrofia esplenica, hay que repetir la palpación con paciente vuelto sobre el lado derecho. Estando el paciente acostado se ponen brazo y puno izquierdo debajo de el; entonces gira haci adelante y extiende el raquis facilitando la palpacion del bazo.

La percusión puede ser útil. Normalmente la matidez esplenica se extiende en la linea axilar media desde la novena a undécima costillas; esta zona muchas veces esta enmascarada por del por el gas contenido en estomago o intestino, de manera que la percusión no suele merecer confianza a menos que el bazo este netamente hipertrofiado.
Riñones. El rinon izquierdo se palpa con la mano derecha, mientra la mano izquierda comprime el flanco desde atras, desplazandolo hacia arriba. La maniobra es similar a la de la palpacion espleniaca, pero la mano izquierda se coloca algo mas hacia abajo y la mano derecha algo mas hacia la linea media. Esta maniobra se repite en el lado derecho. El polo inferior del pulmon derecho muchas veces es palapable como masa lisa redondeada que con la respiracion se desplaza hacia abajo. El rinon izquierdo no se palpa a menos que este aumentado de volumen o en posicion anormal baja.
Vejiga Urinaria. Si la vejiga urinaria esta llena puede palparse inmediatamente por encima de la sinfisis pubiana como una masa sensible, lisa, de forma ovoide. La presion ejercida sobre la misma despertara ganas de orinar.
Colon. El ciego, el colon ascendente, el descendente y el sigmoides muchas veces puede palparse. El ciego y el colon derecho se perciben en el cuadrante inferior derecho como una masa redondeada, blanda,
ligeramente sensible. En el curso de la palpación el paciente puede experimentar pequeños espasmos; quizás se perciba peristaltismo audible y la masa palpable desaparezca.
Reflejos Abdominales
El examen sistemático sigue con la investigación de los reflejos abdominales. Se rasca ligeramente la piel a cada uno de los cuadrante. La contracción de la musculatura se manifiesta por el movimiento brusco del ombligo hacia la zona estimulada.
Descubrimiento de liquido dentro del abdomen. Cuando existe liquido en la cavidad peritoneal existe liquido suele descubrirse provocando una "onda liquida". El examinador percute un flanco con un dedo de una mano y palpa el flanco opuesto con la otra. Al mismo tiempo, un asistente, colocando el borde de su mano en la linea media del vientre, impide que la pared abdominal transmita el impulso. Cuando hay liquido, al percutir con el dedo, un impulso se transmite a la mano que palpa en el lado opuesto.
Peloteo. En presencia de liquido quizás sea difícil percibir una masa, pero puede descubrirse por el peloteo. Se comprime con cierta brusquedad el abdomen con los dedos en la region donde se sospecha la presencia de la masa; cuando el liquido se desplaza, la masa que flota percute contra los dedos que palpan.
Signo del charco. Este signo ayuda en el diagnostico de una ascitis mínima y no esta influenciado por la obesidad o la presencia de liquido intestinal intraluminal. El signo del charco se produce en la siguiente forma: se le pide al paciente que descanse boca abajo durante cinco minutos y luego que sostenga su cuerpo en manos y rodillas. El examinador coloca el estetoscopio sobre la parte mas baja del abdomen. Con su mano libre golpea suave y repetidamente un flanco con siempre con la misma intensidad. Así mismo, se mueve gradualmente el estetoscopio hacia el flanco opuesto al sitio de percusión. Un signo positivo del charco es cuando la nota aumenta notablemente en carácter e intensidad a medida que se mueve el estetoscopio hacia el flanco opuesto. En seguida se incorpora el paciente y se repite la maniobra con el aparato en la misma posición sobre el abdomen.
Dolor abdominal
Cuando
hablamos de dolor abdominal agudo nos referimos al dolor de menos de 24 horas
de evolución. Constituye uno de los motivos más frecuentes de consulta en los
Servicios de Urgencias. La interpretación correcta de este síntoma, es una
tarea difícil que requiere experiencia y gran capacidad de juicio clínico. Por
ello, cuando hacemos frente a un paciente que presenta un dolor abdominal,
deberemos realizar una detallada anamnesis, un examen físico completo y un uso
adecuado y racional de las exploraciones
complementarias en función de la sospecha clínica.
Dependiendo del punto en el que se origine el estímulo doloroso podemos
distinguir los siguientes tres tipos de dolor abdominal:
-Dolor
visceral: se genera en finas terminaciones nerviosas situadas en la capa
muscular o en La submucosa de vísceras huecas o a nivel capsular en órganos
sólidos (hígado, bazo, riñón). Se transmite por vía simpática, a través de
nervios esplácnicos. El dolor visceral se localiza en relación al órgano afectado.
Así, por ejemplo, los procesos dolorosos gastroduodenales se refieren a
epigastrio, mientras que en los procesos dolorosos de colon o aparato genital
el dolor se refiere a hipogastrio.
-Dolor
parietal: se origina en las estructuras que forman la pared abdominal,
principalmente en el peritoneo parietal.
Se produce por irritación química (jugo gástrico, jugo pancreático etc) o por contaminación
bacteriana.
Se
transmite a través de nervios espinales,
refiriéndose al dermatomo correspondiente.
Puede ser localizado o difuso.
-Dolor
referido: se origina por convergencia de fibras aferentes viscerales y
espinales correspondientes a una misma metámera, en una misma neurona, a nivel
del hasta posterior.
Es muy
importante debido a que el enfoque y la
orientación diagnóstica del paciente, y posteriormente la petición de exploraciones
complementarias, se realizará en función de la anamnesis.
Semiología del dolor:
Localización
La localización del dolor resulta fundamental
ya que puede orientar sobre el órgano o
víscera afectada y por tanto sobre el origen del cuadro.
Cronología
También puede resultar útil y orientarnos sobre
la causa del dolor. Las consideraciones cronológicas en la evaluación de un
paciente con dolor abdominal agudo, deben incluir:
• La rapidez de instauración del cuadro (súbito
o progresivo).
• La progresión (continuo o intermitente).
• La duración de los síntomas (horas o días).
Por
ejemplo, un dolor de inicio brusco y muy intenso nos orientara hacia patología
aguda intraabdominal como perforación de víscera hueca, isquemia intestinal
aguda o rotura de aneurisma.
Intensidad
La intensidad del dolor está generalmente relacionada
con la magnitud del estímulo nocivo, aunque es difícil de medir, dado que la
tolerancia al dolor es distinta en cada paciente. Por este motivo, la
estimación de la severidad del dolor no siempre es un indicador fiable.
Irradiación
Con relativa frecuencia el dolor abdominal se
irradia a otras regiones pudiendo
orientar el diagnóstico, así:
• El
dolor del cólico biliar irradia espalda y a escápula derecha.
• El del cólico urinario hacia los genitales.
• El de la pancreatitis irradia en cinturón
hasta la espalda.
Factores que agravan o alivian el dolor
En algunos procesos el dolor puede agravarse o aliviarse por algunos factores, como por ejemplo:
• El dolor abdominal que se desencadena o
aumenta con la deambulación o el esfuerzo físico suele estar en relación
con la patología de la pared abdominal.
• El dolor puede aliviarse con la ingesta (Ej.: úlcera péptica) o exacerbarse con algunos alimentos como las grasas (Ej.: cólico biliar) o con la ingesta en general (Ej.: isquemia mesentérica).
• El alivio del dolor con la defecación o con el ventoseo, sugiere patología de colon (neoplásica o inflamatoria).
• El dolor que se alivia con el vómito indica dificultad del vaciamiento gástrico o duodenal. La presencia de bilis en el vómito indica obstrucción por debajo de la papila de Váter.
Abdomen Agudo
En
caso de abdomen agudo el diagnostico preciso requiere valorar todas las
posibilidades. En consecuencia, hay que lograr todos los datos posibles del
examen físico.
Inspección
Obsérvese la posición que adopta el paciente. En caso de cólicos
intensos no podrá quedarse acostado y tranquilo; si hay irritación peritoneal
estará inmóvil con sus rodillas flexionadas a pesar del intenso dolor. Obsérvese
la expresión de la cara y la frecuencia respiratoria. Vigílese la separación de
los músculos rectos, la ausencia de los movimientos respiratorios normales y
peristaltismo visible.
Obsérvese
el pulso. El carácter y frecuencia del pulso constituyen datos de primerísima
importancia para saber la gravedad de un proceso abdominal agudo. Un pulso
lento, lleno, regular, no excluye una infección peritoneal grave, pero indica
que el paciente esta reaccionando bien a ella. Un pulso moderadamente elevado,
rápido y ligeramente saltón, es característico
de la infección abdominal evolutiva. Un pulso rápido y filiforme corresponde a
peritonitis avanzada.
Después de la inspección del abdomen hay que examinar la región inguinocrural y los genitales externos masculino, con lo cual el examinador nunca pasará inadvertida una hernia incarcerada o estrangulada.
Auscultación
El examinador debe conocer bien los sonidos perístalticos normales. Cuando se sospecha de abdomen agudo, el peristaltismo puede estar aumentado, disminuido o ausente. La ausencia del peristaltismo significa que hay íleo paralitico por irritación peritoneal difusa.
Palpación
Se comienza por indicar al paciente que tosa. En caso de inflamación peritoneal aguda esto suele despertar un brusco dolor abdominal agudo localizado en la zona afectada (signo del dolor al toser).
Descubrimiento de un espasmo y distinción entre espasmo voluntario e involuntario. Hay que procurar de no causar molestias al paciente. Las mano han de estar calientes. Se procede a palpar a lo largo de los músculos rectos. La rigidez de ambos rectos, denominado por muchos autores como abdomen en tabla, indica irritación peritoneal difusa. El espasmo segmentario de un recto se encuentra al comienzo de la peritonitis.
La palpación abdominal no es completa si no se procede al examen cuidadoso de los flancos, ángulos costovertebrales y parte baja de la jaula costal. Para esto utilizamos un sólo dedo.
Dolor de rebote. Se descubre ejerciendo presión intensa sobre el vientre en un lado lejos de la zona donde se sospecha un proceso inflamatorio agudo, y luego suprimiendo bruscamente tal presión.
Prueba de psoasíliaco. El paciente intenta flexionar su muslo contra una ligera presión ejercida por la mano del examinador. Se produce dolor si hay un proceso inflamatorio en contacto con el musculo psoas.
Prueba de obturador. Se flexiona el muslo en angulo recto y luego se gira hacia afuera y adentro. Puede despertarse dolor hipogástrico si hay una masa inflamatoria en contacto con el musculo obturador interno.
Signo de Murphy (paro inspiratorio). Es signo excelente de colecistitis aguda. Se dice al paciente que inspire profundamente y al mismo tiempo se ejerce presión intensa contra la pared abdominal en la región de la vesícula biliar. El
hígado produce diario alrededor de 1000cc de bilis, la cual se almacena en la vesícula biliar. La bilis juega un papel crucial en la digestión de lípidos y
grasas. El
dolor vesicular se refleja en hombros y espalda; se observa con mayor
frecuencia en obesos y falcémicos. Puede deberse a una colelitiasis que es la formación de cálculos en la vías biliares, sobre todo en la vesícula. La mayor parte de estos cristales—cerca de un 80%—están constituidos por cristales de colesterol, el resto son cristales pigmentados de color negro.
Signo de Cullen. Puede observarse tinte azulado de la piel del ombligo en caso de hemoperitoneo extenso. Fue descrito originalmente en el embarazo ectópico.
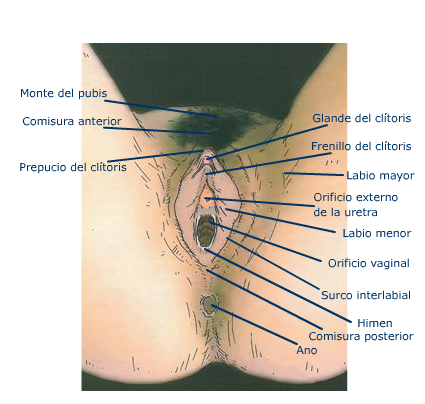








 Normalmente las glandulas de Bartholin y de Skene no son palpables, pero si estan enfermas se palpa como sigue: las glándulas de Skene se hallan inmediatamente por fuera y detrás del orificio uretral. La compresión del suelo y de los lados de la uretra puede expulsar material purulento. La glándula de Bartholino normal no es palpable. Un quiste o un absceso se palpa entre el pulgar y el índice del introito.
Normalmente las glandulas de Bartholin y de Skene no son palpables, pero si estan enfermas se palpa como sigue: las glándulas de Skene se hallan inmediatamente por fuera y detrás del orificio uretral. La compresión del suelo y de los lados de la uretra puede expulsar material purulento. La glándula de Bartholino normal no es palpable. Un quiste o un absceso se palpa entre el pulgar y el índice del introito.